Quelle prise en charge des urgences parodontologiques ?
1 : L'abcès parodontal aigu
Appelé également abcès latéral ou pariétal, il s'agit d'une inflammation purulente, localisée, située dans les tissus parodontaux. C'est l'une des urgences les plus fréquentes en parodontologie.
Sa formation peut avoir plusieurs origines :- une blessure gingivale par une brossette, un cure dent ou une arête de poisson,
- une obturation de l'extrémité d'une poche,
- une perforation radiculaire après traitement endodontique ou un traumatisme auquel s'ajoute un facteur microbien local,
- une détersion insuffisante lors d'un traitement d'une poche parodontale.
La gencive apparait rouge, oedèmatiée, lisse et brillante. La palpation sera douloureuse tout comme la percusssion.
L'examen radiographique présentera la forme et l'importance de la destruction de l'os alvéolaire, les relations afvec les dents voisines et la présence éventuelle d'une lésion endodontique associée.
Le traitement de cette urgence par votre dentiste consiste à drainer l'abcès depuis la poche parodontale ou en réalisant une association. Un détartrage, surfaçage seront réalisés avec une irrigation sous ginvigale pour désinfecter la lésion.
Suite à cette séance d'urgence, votre dentiste vous prescrira des antalgiques et un bain de bouche. L'antibiothérapie n'est pas automatique.
2 : SYNDROME DU SEPTUM
Les signes cliniques sont souvent confus pour le patient avec une sensation de compression, de mauvais goût, une douleur à la mastication ou encore une inflammation de la gencive. Une douleur plus ou moins intense provoquée par une pression digitale de la papille interdentaire au cours de l'examen clinique est le signe le plus caractéristique du syndrome du septum.

La survenue d'un syndrome du septum a différentes origines :
- un défaut de point de contact,
- des dents en malposition,
- des caries proximales (au niveau des parois latérales des dents) et destruction coronaire.
Tous ces défauts de point de contact provoquent une rétention alimentaire. Ce tassement alimentaire a d'abord une action mécanique entraînant la destruction de la gencive attachée et favorise secondairement la prolifération bactérienne. Votre gencive de plus en plus irritée va se rétracter et l'inflammation va ensuite atteindre votre os.
Pour vous soulager, votre dentiste réalisera l'acte le plus approprié à votre tableau clinique :- la suppression d'un soin ou d'un fragment coincé entre deux dents,
- le dépôt d'un corps étranger logé dans cet espace,
- le meulage (coronoplastie) d'une face de votre dent amenant les aliments à plonger dans l'espace interdentaire,
- un nettoyage de la région interdentaire après application d'un pinceau imprégnée d'une solution désinfectante.
3 : GINGIVITE ULCÉRO-NECROTIQUE
Au cours de l'examen clinique, votre dentiste observera une gencive rouge vif, recouverte de pseudomembranes, sous la forme d'un enduit blanc grisâtre. L'aspect décapité des papilles est souvent caractéristique de la gingivite ulcéro-nécrotique. Les douleurs décrites peuvent être plus ou moins intenses et s'accompagner de gingivorragies spontanées ou provoquées. Certains signes généraux sont d'apparition variables : ganglions, fièvre, malaise, anorexie.
Antibiotiques et antalgiques vous seront prescrits ainsi qu'un bain de bouche. Si les douleurs provoquées par les lésions ne sont pas trop importantes, votre dentiste les éliminera avec des écouvillons.La gingivite ulcéro-nécrotique est la conséquence de facteurs bactériens, généraux et psychologiques avec certains facteurs favorisants (inflammation gingivale, tabac, stress, VIH).
4 : PÉRICORONARITE
Au cours de son éruption, une dent peut subir une inflammation aiguë du tissu gingival autour de la couronne. Cette pathologie atteint principalement les dents de sagesse.

Les signes cliniques recherchés par votre dentiste sont les suivants :
- tuméfaction et rougeur du capuchon muqueux avec parfois une suppuration,
- douleurs et sensibilités autour de la dent causale,
- ouverture buccale réduite,
- mauvaise haleine et mauvais gout,
- mauvais goût dans la bouche,
- douleurs irradiantes (gorge et oreilles),
- ganglions,
- fièvre...
Le traitement de votre dentiste consistera à nettoyer la zone concernée à l'aide d'une curette et d'une solution désinfectante. L'excision du capuchon muqueux pourra être réalisée si nécessaire.
Votre praticien vous prescrira des antibiotiques si votre état général est altéré ou en cas d'extension régionale des signes inflammatoires. Cette prescription sera complétée par un bain de bouche à base de chlorhexidine et des antalgiques.
5 : Présence d'une mobilité dentaire
Symptôme fréquent de la maladie parodontale, la présence d'une mobilité dentaire est un motif fréquent de consultation qui se traduit par l'augmentation de l'amplitude du déplacement de la couronne dentaire sous l'effet d'une force définie.
Si son origine n'est pas parodontale, votre dentiste orientera la recherche de diagnostic vers d'autres causes comme une surcharge occlusale (pression trop importante à la mastication), à un traumatisme, à une infection périapicale ou à un processus tumoral.
Le traitement réalisé par votre dentiste s'articulera autour de la poursuite de deux objectifs :- mécanique : réalisation d'une contention pour maintenir la dent en position fixe ; cette contention peut s'accompagner parfois d'un meulage visant à éliminer une surpression,
- biologique : contrôle de la plaque bactérienne et de la répartition des forces lors de la mastication pour détecter et corriger d'éventuelles surcharges.
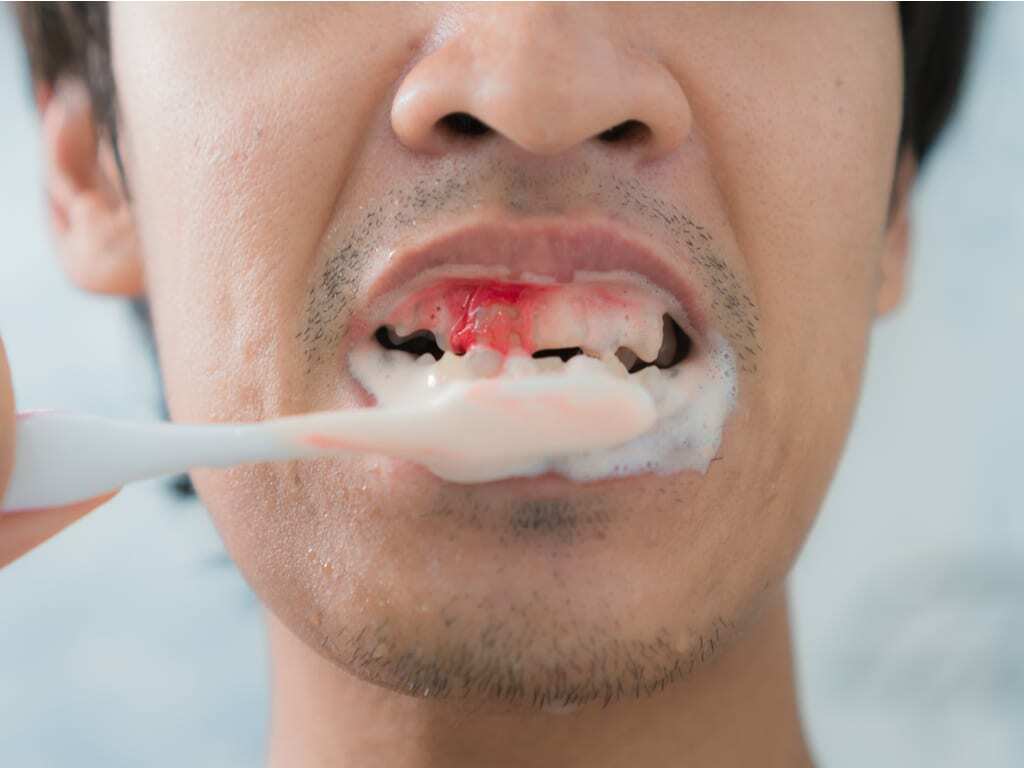
6 : GINGIVORRAGIES
Elles se manifestent par un saignement abondant de vos gencives. Au cours de la consultation d'urgence, vous pouvez décrire un écoulement sanguin sur votre oreiller et votre dentiste objectivera une gencive rouge oedémateuse saignant au moindre contact.
La gingivorragie a pour origine des troubles locaux (hygiène bucco-dentaire défectueuse, blessure gingivale) et généraux (anomalie vasculaire, déficit des facteurs de coagulation). La gencive est rouge oedémateuse saignant au moindre contact.Pour gérer l'urgence dentaire, votre dentiste réalisera un détartrage et surfaçage de la zone atteinte et vous prescrira un bain de bouche à base de chlorhexidine avec une bonne motivation à l'hygiène bucco-dentaire. Puis lors des visites ultérieures, un traitement conventionnel sera entrepris par votre praticien.
